Zmiany w JGP postawią piramidę świadczeń na nogi

Zmieniając produkty rozliczeniowe Narodowego Funduszu Zdrowia, można nie tylko zmniejszyć liczbę hospitalizacji, lecz także łóżek szpitalnych i odwrócić piramidę świadczeń – wskazują na przykładzie endokrynologii Andrzej Krupa i Barbara Więckowska, współautorzy nowej koncepcji finansowania.
Zakres zmian jednorodnych grup pacjentów
W 2019 r. podjęto prace analityczne nad rozliczeniami związanymi z diagnostyką i leczeniem tarczycy. Na ich podstawie zdecydowano o wprowadzeniu nowych produktów rozliczeniowych w świadczeniach endokrynologicznych: w lecznictwie szpitalnym (LSz) nowych grup JGP – K47D i K47L oraz pakietu specjalistycznego tarczyca (PS1) w lecznictwie ambulatoryjnym (AOS). Poniższa analiza obejmuje skutki wprowadzenia zmian w finansowaniu świadczeń szpitalnych w chorobach tarczycy.
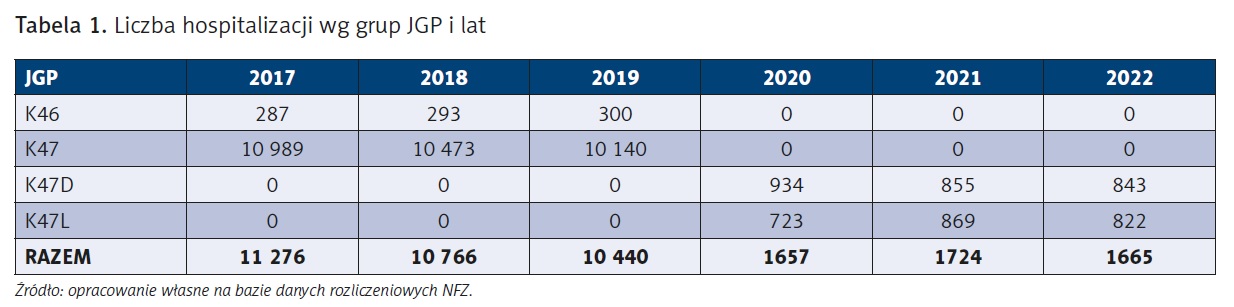
Do 2020 r. choroby tarczycy mogły być sprawozdawane w grupach K46 (ciężkie choroby tarczycy) oraz K47 (choroby tarczycy). Jak w przypadku większości tzw. świadczeń zachowawczych, aby rozliczyć grupy JGP, należało sprawozdać odpowiednie rozpoznanie. Tak była zdefiniowana grupa K47. Innymi słowy, mogła obejmować zarówno diagnostykę chorób tarczycy, jak i leczenie ich łagodniejszych postaci. W grupie K46 należało natomiast wykazać nie tylko rozpoznanie – ICD-10, ale również wykonane procedury (ICD-9).
W 2020 r. dokonano zmian w definiowaniu produktów rozliczeniowych – w miejsce dotychczasowych grup wprowadzono dwie nowe: K47D (diagnostyka w celu wykluczenia lub potwierdzenia chorób tarczycy) oraz K47L (leczenie chorób tarczycy) (tab. 1), opisując je zarówno za pomocą kodów ICD-10, jak i ICD-9. Aby ocenić skutek zmian, przeanalizowano dane sprawozdawcze płatnika publicznego obejmujące rozliczone produkty finansowe za okres 2017–2023, czyli trzy lata przed wprowadzeniem i trzy lata po wprowadzeniu zmiany w finansowaniu.
Efekt pierwszy – zmniejszenie liczby hospitalizacji
Analiza danych pokazuje, jak zmiany te wpłynęły na liczbę hospitalizacji związanych z chorobami tarczycy. Od 2017 r. do 2019 r. zarejestrowano 32 482 hospitalizacje w „starych” grupach. W latach 2020–2022 natomiast ich liczba spadła do 5046 w „nowych” grupach, co oznacza redukcję o 85 proc. w porównaniu z poprzednim trzyletnim okresem. Świadczy to o tym, że nowe zasady rozliczania istotnie przyczyniły się do ograniczenia liczby hospitalizacji.

Efekt drugi – koncentracja świadczeń na oddziałach endokrynologicznych
Przed zmianą świadczenia związane z chorobami tarczycy były rozliczane na siedmiu typach oddziałów (tab. 2), przy czym największy odsetek stanowiły oddziały endokrynologiczne (54,6 proc., w tym 10,2 proc. dotyczyło oddziałów endokrynologii dziecięcej) oraz oddziały chorób wewnętrznych (34,7 proc.). Zmiana produktów rozliczeniowych (spadek liczby hospitalizacji o charakterze diagnostycznym) spowodowała istotne zmniejszenie realizacji, a co się z tym wiąże – rozliczania świadczeń na oddziałach wewnętrznych, pediatrycznych, chirurgii ogólnej, chirurgii onkologicznej i geriatrii. Pacjenci, którzy wymagali procesu diagnostyczno-terapeutycznego, byli hospitalizowani na oddziałach endokrynologicznych. W 2022 r. udział hospitalizacji na tych oddziałach wynosił 81,4 proc. (z czego 11,4 proc. na oddziałach endokrynologicznych dla dzieci).
Efekt trzeci – zmniejszenie liczby osobodni hospitalizacji
Zmniejszenie liczby hospitalizacji połączone z konstrukcją nowych produktów rozliczeniowych (K47D – w zamyśle miały mieć charakter hospitalizacji jednodniowej, choć nie był to warunek określony prawnie) pociągnęło za sobą również spadek liczby osobodni w analizowanych grupach. W latach 2017–2019 w wypadku grup JGP K46 i K47 było ich 106 594, zaś w latach 2020–2022 (grupy K47D i K47L) – 15 916, czyli 14,9 proc. z okresu poprzedniego (tab. 3). Oznacza to spadek o 85 proc.

Efekt czwarty – możliwość zmniejszenia potencjału łóżkowego
Niniejsze zmiany powinny się przełożyć na zmniejszenie liczby łóżek na oddziałach, na których realizowane były zwłaszcza świadczenia rozliczane według grupy K47 (choroby tarczycy). Oszacowując ją na podstawie średniej rocznej liczby osobodni przed i po wprowadzeniu zmian (różnica wynosi 30 225,67 osobodnia), można stwierdzić, że tylko z powodu braku hospitalizacji typowo diagnostycznych tego problemu zdrowotnego liczba łóżek mogłaby być zmniejszona o 97 (przy założeniu efektywnego obłożenia wynoszącego 85 proc.). Nowy sposób rozliczania świadczeń na podstawie pakietu tarczycowego (PS1 – pakiet specjalistyczny tarczyca) umożliwił diagnostykę chorób tarczycy w ambulatoryjnej opiece specjalistycznej (AOS).
Również rozkład osobodni według oddziałów zmienił się w badanym okresie. W 2022 r. ponad połowa z nich (czyli znacznie mniej niż liczba hospitalizacji) przypada na oddziały endokrynologiczne (57,8 proc., z czego 5,1 proc. dotyczy oddziałów endokrynologicznych dla dzieci). Wykorzystując informację o zmianie średniej liczby osobodni według typu oddziału, można obliczyć (na podstawie tej samej metodyki, jaka jest stosowana w polskim systemie do ogólnych wyliczeń) zmniejszenie potencjału łóżkowego. Analiza wskazuje, że największa liczba „zaoszczędzonych” łóżek znajduje się na oddziałach internistycznych oraz endokrynologicznych (tab. 4).

Efekt piąty – możliwość lepszego wykorzystania potencjału kadrowego
Należy przypomnieć, że wskaźnik łóżek jest również wykorzystywany przy obliczaniu norm pielęgniarskich – jego zmniejszenie powinno „uwolnić” około 60 etatów pielęgniarskich w całym kraju (tab. 4). Ten potencjał mógłby być wykorzystany na innych oddziałach lub w innych formach organizacyjnych poszczególnych podmiotów leczniczych.
Wnioski:
- zmiana produktów rozliczeniowych spowodowała istotne zmniejszenie realizacji, a co się z tym wiąże – rozliczania świadczeń o charakterze diagnostycznym na oddziałach szpitalnych,
- zmiana ta jednocześnie doprowadziła do zmniejszenia potrzeby posiadania określonej liczby łóżek służących do wykonywania diagnostyki w warunkach szpitalnych,
- zmniejszenie liczby łóżek powoduje „uwolnienie” części personelu pielęgniarskiego, który mógłby być wykorzystany w innych jednostkach organizacyjnych podmiotów leczniczych. Nie zapominajmy, że choroby tarczycy nie są jedyną jednostką chorobową w endokrynologii. Kolejne prace powinny się skupiać na podobnych działaniach w grupach JGP, to jest rozdzieleniu hospitalizacji typowo diagnostycznych i diagnostyczno-leczniczych w celu dostosowania ich wyceny do rzeczywistych kosztów.
Opracowanie powstało przy udziale Centrum e-Zdrowia w zakresie przygotowania danych.
Tekst właściciela Med-Consulting, wieloletniego pracownik kas chorych i Narodowego Funduszu Zdrowia, zarządzającego podmiotami leczniczymi dr. n.med. Andrzeja Krupy i kierownik Zakładu Innowacji w Ochronie Zdrowia Instytutu Gospodarstwa Społecznego Szkoły Głównej Handlowej w Warszawie dr hab., prof. SGH Barbary Więckowskiej.
Przeczytaj także: „Szpitalnictwo po nowemu”.
Tekst opublikowano w „Menedżerze Zdrowia” 1–2/2024.
Andrzej Krupa i Barbara Więckowska




















